白血病におけるリンパ節の腫れ
白血病におけるリンパ節の腫れ:原因、診断、注意すべきタイミング
白血病でなぜリンパ節が腫れるのか?
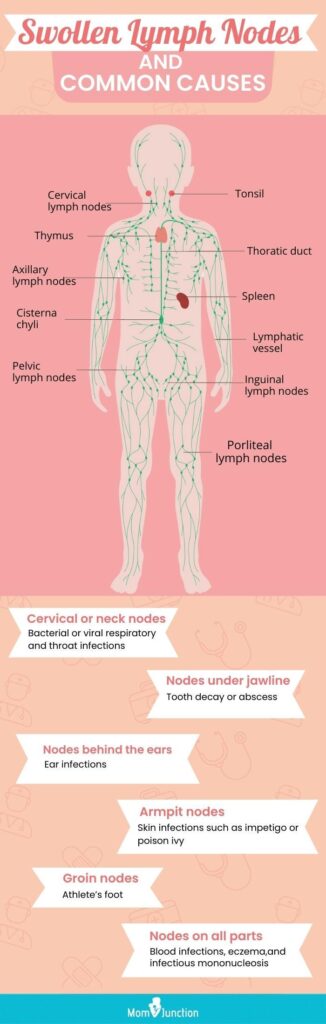
リンパ節の腫れ(リンパ節腫脹)は、白血病の初期症状の一つとしてよく見られる兆候です。白血病は白血球に影響を及ぼす血液のがんであり、固形腫瘍とは異なり、血液や骨髄を通じて全身に広がります。このため、免疫系の反応が正常に機能しなくなり、その結果の一つとしてリンパ節の異常や拡大が起こります。
白血病では、通常の感染によるリンパ節の腫れとは異なり、悪性白血球(白血球のがん化した細胞)の蓄積によってリンパ節が腫れます。これらの未熟で機能不全な細胞がリンパ組織に浸潤し、組織を腫大させて硬くします。腫れたリンパ節は、痛みを伴わずゴムのような感触で、首、脇の下、そけい部などに触れることが多いです。
特に慢性リンパ性白血病(CLL)や急性リンパ性白血病(ALL)の患者では、目に見える、または触れることのできるリンパ節の腫れを訴えることが多く、これは病状の進行や治療によって大きさが変動することもあります。
リンパ腫ではリンパ節が病変の主座であるのに対し、白血病ではリンパ節の腫れは全身的な病気の現れである点が異なります。この違いを理解することは、正確な診断と適切な治療方針のために極めて重要です。
白血病におけるリンパ節腫脹の根本的なメカニズム
白血病は骨髄で始まり、異常な白血球が過剰に産生されることで発症します。これらの未熟あるいは変異した細胞は、正常な免疫機能を果たすことができず、リンパ節を含む様々な臓器に蓄積していきます。その結果、リンパ節は白血病細胞の貯蔵庫のようになり、腫れていきます。
さらに、免疫系はこれに反応してリンパ節内に炎症を引き起こすこともあります。病気が進行するにつれて、リンパ管がこれらの異常細胞で詰まり、リンパの正常な排出が妨げられることによって、さらに腫れが悪化します。
急性リンパ性白血病(ALL)や急性骨髄性白血病(AML)などの急性白血病では、リンパ節腫脹の発症が急速であり、発熱や疲労といった全身症状を伴うことが一般的です。一方、CLLなどの慢性型では、リンパ節の腫れは当初は目立たないものの、徐々に顕著になる傾向があります。
また、リンパ節の腫れは他の種類のがんからの転移と類似して見えることもあるため、検査や生検によって鑑別することが非常に重要です。
白血病患者におけるリンパ節腫脹の頻度
リンパ節の腫れが見られる頻度は、白血病の種類や進行度によって異なります。ある場合には、診断を受けるきっかけとなる最も早期の身体的徴候であり、また別の場合には、病気の進行や再発の際に現れることもあります。
白血病の種類別にみたリンパ節の関与
| 白血病の種類 | リンパ節腫脹の頻度 |
| 慢性リンパ性白血病(CLL) | 約80~90%の患者にリンパ節腫脹が報告されている |
| 急性リンパ性白血病(ALL) | 約60~70%、特に小児で顕著 |
| 急性骨髄性白血病(AML) | 比較的まれ(約20%)、通常は進行期に見られる |
| 慢性骨髄性白血病(CML) | まれ、ブラス変換期を除く |
特に小児のALL患者では、頸部のリンパ節の腫れが感染症による反応性リンパ節腫脹と誤解されることもあります。そのため、白血病と他の原因を区別するには、血液検査や画像診断が非常に重要です。
白血病やリンパ腫における一般的な血液検査(血液一般検査=CBC、分画付き、フローサイトメトリーなど)は、リンパ節腫脹の性質を明らかにするための最初のステップとなります。
白血病患者でこの症状が発生する原因
白血病におけるリンパ節の腫れには、がん細胞による直接的な浸潤、免疫系の過剰反応、あるいは治療に関連する副反応など、複数の生物学的および治療関連要因が関与しています。
白血病におけるリンパ節腫脹の主な原因
| 原因の種類 | メカニズムの説明 |
| 白血病細胞の浸潤 | 悪性細胞がリンパ組織に侵入し、正常な免疫細胞を置き換える |
| 免疫反応 | 異常白血球によってサイトカインが放出され、炎症を引き起こす |
| 二次感染 | 免疫抑制によりウイルスや細菌感染が起こり、リンパ節が炎症を起こす |
| 薬剤による反応 | 一部の治療薬が反応性リンパ節腫脹や免疫再構成を引き起こすことがある |
| 腫瘍崩壊または寛解時のフレア | 治療中の急速な細胞破壊や免疫活性化により一時的にリンパ節が腫れることがある |
リンパ節が腫れる原因を理解することは、その腫脹が病勢の進行を示しているのか、治療への反応か、あるいは感染によるものかを見極める上で重要です。それぞれ異なる管理アプローチが必要になります。
リンパ節の腫れが心配なとき
白血病におけるリンパ節の腫れは、すぐに危険というわけではありませんが、いくつかの特徴が見られる場合は注意が必要です。たとえば、リンパ節が急速に大きくなる、痛みを伴う、または発熱、寝汗、原因不明の体重減少といった全身症状がある場合は、迅速な評価が求められます。
腹腔内や縦隔(胸部の中央部分)などの深部リンパ節の腫れは、周囲の臓器を圧迫し、呼吸困難、消化障害、血管の圧迫といった症状を引き起こすことがあります。これらは病状が進行している、またはより重度の段階に移行しているサインである可能性があります。
治療中の患者では、新たにリンパ節の腫れが現れたり、既存の腫れが悪化したりした場合、再発、薬剤耐性、あるいは腫瘍崩壊症候群のような合併症の可能性があります。そのため、リンパ節の大きさ、硬さ、圧痛の変化は、速やかに医療チームに報告することが重要です。
また、リンパ節の腫れに皮膚の変色、慢性的な疲労、出血症状が伴う場合、白血病の病態が変化している可能性もあり、時には他の固形がんの転移と類似したパターンを示すこともあります。
医師がリンパ節の腫れの原因をどのように診断するか
白血病におけるリンパ節腫脹の評価は、身体診察、画像検査、そして血液検査や病理検査などの複数の手法を組み合わせて行われます。なぜなら、リンパ節の腫れは病気そのものによる場合もあれば、治療や感染によるものもあるためです。
白血病におけるリンパ節腫脹の一般的な診断方法
| 検査方法 | 診断の目的 |
| 血液検査(CBC) | 白血球異常や貧血の有無を確認 |
| 末梢血塗抹検査 | 幼若細胞(芽球)や異常リンパ球の有無を確認 |
| フローサイトメトリー | 白血病のタイプを分類するための細胞表面マーカーを検出 |
| 超音波検査またはCTスキャン | リンパ節の大きさ、位置、周囲組織への影響を評価 |
| リンパ節生検 | 白血病による浸潤か他の原因かを区別するため |
| 骨髄穿刺(骨髄検査) | 白血病の全身的な進行度を確認 |
症例によっては、リンパ腫との鑑別が必要となることもあり、その際にはリンパ腫の血液検査も実施されます。免疫表現型解析(イムノフェノタイピング)は白血病のサブタイプの特定に役立ち、治療への反応性を予測する際にも重要です。
また、治療を始めた後もリンパ節の変化をモニタリングすることが不可欠です。腫れが縮小すれば治療が効果的である可能性が高く、反対に腫れが持続したり増大したりする場合は、治療法の再評価が必要になることがあります。
白血病患者におけるリンパ節の腫れの治療法
白血病におけるリンパ節の腫れの治療は、根本原因である白血病そのものに対処することが基本です。全身療法(化学療法、分子標的治療、免疫療法)を開始することで、リンパ節に蓄積した白血病細胞が減少し、腫れも次第に軽減します。
治療法とリンパ節腫脹への影響
| 治療法の種類 | 腫れの管理における役割 |
| 全身化学療法 | 白血病細胞の減少によりリンパ節の縮小を促進 |
| 分子標的治療(例:BTK阻害薬) | CLLにおいてリンパ節サイズと病勢を効果的に制御 |
| コルチコステロイド | リンパ節の炎症に即効性のある抗炎症作用を発揮 |
| モノクローナル抗体療法 | CD20などの細胞表面抗原を標的にして腫れを改善 |
| 放射線治療 | 稀に、重要な臓器を圧迫するリンパ節に対して使用される |
| 抗生物質・抗ウイルス薬 | 二次感染が原因の腫れに対処 |
寛解期や維持療法中の患者でリンパ節の腫れが再発した場合、再ステージング(病期の再評価)や治療の見直しが行われることがあります。難治性の症例では、臨床試験を通じて新しい薬剤へのアクセスが有望となることもあります。
リンパ節の腫れを予防または積極的に管理することは可能か?
白血病におけるリンパ節腫脹は常に予防できるわけではありませんが、早期のモニタリングと迅速な治療介入によって、その影響を最小限に抑え、合併症を防ぐことが可能です。治療中および治療後の定期的な血液検査と身体診察は、変化を早期に発見するために重要です。
初診時にリンパ節の腫れが顕著な患者、治療抵抗性を示す患者、遺伝子変異を持つハイリスク群では、より積極的かつ個別化された治療戦略が必要となることがあります。
生活習慣の工夫も、反応性のリンパ節腫脹を抑えるうえで役立ちます。例えば、手洗いの徹底、感染症リスクの回避、治療スケジュールの遵守などが含まれます。
リンパ節腫脹を管理・予防するための戦略
| 予防戦略 | 主な効果 |
| 定期的な身体検査および血液検査 | リンパ節の変化を早期に発見 |
| 治療プロトコルの遵守 | 白血病によるリンパ節腫脹の発生を抑制 |
| 感染予防(手洗い、ワクチン) | 感染による反応性腫脹のリスクを軽減 |
| 遺伝子解析と分子標的治療の活用 | より効果的な治療で腫れを最小化 |
| ハイリスク症例への定期的な画像検査 | 見えにくい深部リンパ節の腫れを早期に発見 |
白血病が活動期にある場合など、すべての腫れを防ぐことはできませんが、これらのアプローチは症状のコントロールや生活の質の向上に役立ちます。
治療後にリンパ節の腫れは完全になくなるのか?
多くの場合、白血病におけるリンパ節の腫れは、効果的な治療を開始することで大幅に改善されます。白血病細胞の負荷が減少するにつれ、腫れたリンパ節も縮小し、通常の大きさに戻る傾向があります。
しかし、その回復までの期間は白血病の種類、初期の病状の重さ、治療への反応性によって異なります。急性白血病(例:ALLやAML)では、化学療法開始から数週間でリンパ節の腫れが消失することもあります。一方、慢性リンパ性白血病(CLL)のような慢性型では、腫れの縮小には数か月かかることもあります。
一部の患者では、白血病が寛解していてもリンパ節がわずかに腫れたままになることがあります。これは残存している線維化(瘢痕)や反応性の変化によるものであり、必ずしも活動性の病気を意味するわけではありません。
ただし、腫れが再び現れたり、大きくなったりした場合は、再発、病状の悪化、または治療耐性の兆候である可能性もあります。そのため、定期的なモニタリングが欠かせません。
リンパ節の腫れの消失に関する予後
| 臨床シナリオ | 腫れが解消する可能性 |
| 急性白血病+早期の化学療法開始 | 数週間での高い解消率 |
| 慢性白血病+分子標的治療 | 数か月かけて徐々に縮小 |
| 難治性または再発症例 | 腫れが持続または悪化する可能性 |
| 白血病細胞が見られないが腫れが残存 | 安定した良性の可能性あり |
定期的なフォローアップと治療反応の評価によって、残存している腫れが良性か、再発の兆候かを見極めることができます。
血液内科医・腫瘍内科医が語るこの症状について
白血病の専門医は、リンパ節の腫れが患者にとって不安を招く症状である一方で、病気の進行や治療効果と密接に関係しており、一般的かつ管理可能な現象であると強調しています。
腫瘍内科医は、リンパ節の腫れが多くの場合、白血病の活動性を反映しており、全身療法に良く反応することを患者と家族に説明します。これは症状が治療可能であるという安心感を与える重要なポイントです。
一方で、すべての腫れが白血病によるものとは限りません。感染症、自己免疫反応、薬剤による反応など、他の原因でリンパ節が腫れることもあります。そのため、診療においては文脈や病歴、検査結果を総合的に判断することが重要です。
また、血液内科医は患者自身によるセルフモニタリングの重要性も強調します。リンパ節の大きさ、位置、圧痛などの変化に気づくことは、再発を早期に察知するために極めて有効です。特にCLLのような進行がゆるやかなタイプでは、患者の観察力がタイムリーな介入につながることもあります。
神経や臓器を圧迫するようなリンパ節の腫れがある場合、腫瘍内科医は全身療法に加えて一時的な対処法としてコルチコステロイドや低用量の放射線治療を行うこともあります。
医師に聞くべき質問
白血病によるリンパ節の腫れを理解し、適切に対処するためには、医療チームとの明確なコミュニケーションが不可欠です。以下の質問は、血液内科医や腫瘍内科医との診察時に役立つ内容です。
| 質問 | なぜ重要か |
| このリンパ節の腫れは白血病によるものですか?それとも別の原因ですか? | 治療方針を決めるために原因を明確にする必要がある |
| 腫れは危険な兆候ですか? | 合併症や再発のリスクを評価するため |
| 生検や画像検査は必要ですか? | 診断の確定や他の病因の除外に役立つ |
| 治療でリンパ節の腫れは完全になくなりますか? | 期待値の調整と経過観察の目安になる |
| 腫れが引くまでどのくらいかかりますか? | 回復過程への理解と忍耐につながる |
| リンパ節の腫れは病気の進行を示していますか? | 再発や治療耐性の有無を判断する手がかりとなる |
| この症状を追跡するにはどの検査を受けるべきですか? | 適切なモニタリングと管理に不可欠 |
| 腫れたリンパ節は痛みや他の症状を引き起こすことがありますか? | 関連する不快症状を予測しやすくなる |
| リンパ節を触ったり押したりしない方が良いですか? | 炎症や悪化を防ぐアドバイスになる |
| リンパ節は感染を起こすことがありますか? | 二次的なリスクを早期に察知するため |
| 寛解後に腫れが再発した場合、どうすべきですか? | 長期的な管理計画を立てるため |
| リンパ節の腫れは予後に影響しますか? | 不安を軽減し、現実的な見通しを持つため |
| 緩和的な治療で症状を和らげることはできますか? | 苦痛を軽減し、QOLを改善する手段を知るため |
| この症状は私の白血病タイプにおいて一般的ですか? | 正常な経過か異常かを判断しやすくなる |
| 腫れが続く場合、セカンドオピニオンを受けた方が良いですか? | より良い選択肢や安心感を得るため |