¿Qué tan rápido se disemina el carcinoma de células escamosas?
¿Qué tan rápido se disemina el carcinoma de células escamosas? La guía definitiva
- Comprendiendo los fundamentos del carcinoma de células escamosas (SCC)
- ¿Qué tan rápido suele crecer el carcinoma de células escamosas?
- Factores que influyen en la velocidad de diseminación
- ¿Cómo invade el SCC los ganglios linfáticos y más allá?
- Comparativa entre SCC de crecimiento lento y tipos agresivos
- Línea de tiempo según aparición y diseminación
- ¿Qué zonas del cuerpo indican diseminación rápida?
- ¿Cómo se diagnostica y monitorea el SCC?
- Treatment Timeliness and Its Impact on Spread
- ¿Cómo se compara el SCC con otros cánceres de piel?
- ¿Cuándo el SCC indica urgencia?
- Pronóstico según estadio y diseminación
- Seguimiento tras el tratamiento para detectar recurrencia
- Papel de la imagenología en el seguimiento del SCC
- Cómo reducir el riesgo de diseminación rápida
- Reflexión final: ¿por qué es crucial actuar a tiempo?
- Preguntas frecuentes: ¿Qué tan rápido se propaga el carcinoma de células escamosas?
Comprendiendo los fundamentos del carcinoma de células escamosas (SCC)
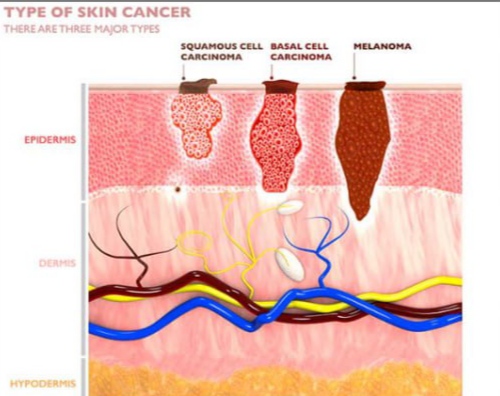
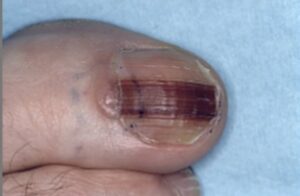
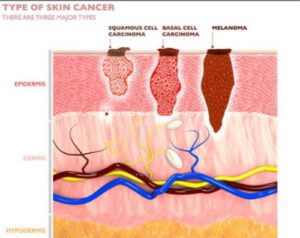
El carcinoma de células escamosas (SCC) es el segundo tipo más común de cáncer de piel, originado en las células escamosas delgadas de las capas superiores de la piel. Suele desarrollarse tras una exposición prolongada al sol, pero también puede formarse en cicatrices, heridas o membranas mucosas. Generalmente es menos agresivo que el melanoma, pero más riesgoso que el carcinoma de células basales si no se trata.
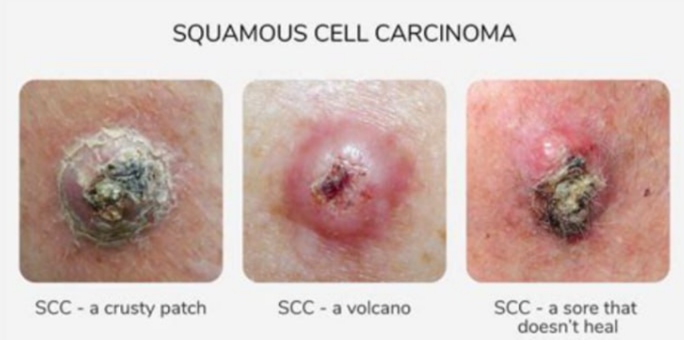
El SCC inicia como una lesión rugosa o nodular, puede sangrar, formar costras y resistir la curación. Con el tiempo, profundiza y puede extenderse (metastatizar) hacia ganglios linfáticos u órganos distantes. La velocidad de diseminación depende de su subtipo, tamaño, ubicación y profundidad. Cuando se detecta a tiempo, suele ser curable, aunque en casos raros presenta comportamiento agresivo.
¿Qué tan rápido suele crecer el carcinoma de células escamosas?
A diferencia del melanoma, que se propaga rápidamente, el SCC crece lentamente en etapas iniciales, aunque en casos de alto riesgo puede evolucionar más rápido. En promedio, crece entre 0.1 y 0.3 cm por mes; los tumores invasivos o mal diferenciados pueden crecer más y de forma más profunda.
| Tipo de cáncer de piel | Velocidad de crecimiento | Riesgo de metástasis |
| Carcinoma de células basales | Muy lento | Raro |
| Carcinoma de células escamosas | Moderado (varía según subtipo) | Moderado (2–5 %) |
| Melanoma | Frecuente y rápido | Alto (15–40 %) |
La propagación a ganglios linfáticos puede ocurrir en semanas o meses en casos de alto riesgo, especialmente si afecta zonas vulnerables como orejas, labios o genitales.
Factores que influyen en la velocidad de diseminación
| Factor de riesgo | Efecto en la progresión del SCC |
| Ubicación (labios, orejas, genitales) | Mayor probabilidad de metástasis |
| Tamaño > 2 cm | Mayor riesgo de diseminación |
| Histología mal diferenciada | Comportamiento agresivo, invasión rápida |
| Sistema inmune debilitado | Menor control del tumor |
| Heridas crónicas o quemaduras | Detectan tarde tumores agresivos |
Estos factores son considerados por dermatólogos y oncólogos para evaluar urgencia y tratamiento. Pacientes inmunosuprimidos, como trasplantados, están en mayor riesgo de SCC de rápido crecimient.
¿Cómo invade el SCC los ganglios linfáticos y más allá?
El SCC suele comenzar en la superficie de la piel. Si se deja sin tratamiento, puede invadir la dermis y tejidos subcutáneos. Al llegar a vasos sanguíneos o linfáticos, puede migrar a ganglios regionales y, raramente, a órganos lejanos como pulmones u huesos.
Comparativa entre SCC de crecimiento lento y tipos agresivos
No todos los SCC se comportan igual. Se identifican según subtipo e grado de diferenciación:
| Subtipo SCC | Comportamiento típico | Riesgo de diseminación |
| Bien diferenciados | Crecimiento lento, localizados | Bajo |
| Moderadamente diferenciados | Pueden invadir capas profundas | Moderado |
| Mal diferenciados | Invasión rápida, agresivos | Alto |
| Acantholítico | Poco cohesivo, invade profundo | Alto |
La biopsia permite identificar el subtipo y planificar el tratamiento y seguimiento con precisión.
Línea de tiempo según aparición y diseminación
| Etapa | Descripción |
| 0–3 meses | Lesión inicial, puede confundirse con erupción |
| 3–6 meses | Engrosamiento, sangrado o ulceración |
| 6–12 meses | Posible invasión dérmica, requiere evaluación médica |
| 1–2 años | SCC de alto riesgo puede afectar ganglios |
| +2 años (sin tratar) | Raras metástasis a pulmones, hueso o hígado |
El SCC generalmente no metastatiza rápidamente, pero una vez supera la dermis, el riesgo aumenta significativamente.
¿Qué zonas del cuerpo indican diseminación rápida?
Ciertas áreas presentan mayor riesgo:
- Labios: alto riego vascular y exposición UV
- Orejas: piel delgada y drenaje linfático cercano
- Genitales/perianal: detección tardía, asociado a VPH
- Cicatrices/quemaduras: pueden ocultar los síntomas iniciales
Estas localizaciones requieren tratamiento rápido y vigilancia constante.
¿Cómo se diagnostica y monitorea el SCC?
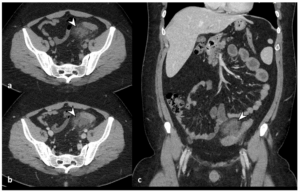
El diagnóstico inicia con examen clínico y biopsia para evaluar profundidad, subtipo y márgenes. Si se sospecha invasión, se recurre a estudios de imagen como CT, MRI o PET.
Secuencia visual:
- Lesión detectada
- Evaluación dermatológica
- Biopsia (punch o excisional)
- Informe histopatológico
- Estadificación con imagen si hay sospecha
- Plan de seguimiento
En casos agresivos, también se revisan ganglios de forma manual o por ultrasonido. La vigilancia en los primeros 2 años es esencial para detectar recurrencias o metástasis tempranas.
Treatment Timeliness and Its Impact on Spread
Oportunidad del tratamiento y su impacto en la diseminación
La intervención temprana es crucial para evitar que el SCC se profundice o se propague. En casos de alto riesgo sin tratamiento, puede diseminarse en 12–24 meses.
| Escenario | Riesgo con tratamiento temprano | Riesgo con retraso |
| SCC pequeño y localizado | < 1 % | 4–6 % |
| SCC cerca de áreas de alto riesgo | ~ 3 % | > 10 % |
| SCC recurrente | ~ 5 % | 15–20 % |
La cirugía inmediata, especialmente con técnica Mohs, ofrece la mejor tasa de éxito. Los retrasos aumentan drásticamente el riesgo de diseminación.
¿Cómo se compara el SCC con otros cánceres de piel?
El SCC es más riesgoso que el carcinoma basocelular (BCC), pero menos agresivo que el melanoma:
| Tipo de cáncer | Potencial de diseminación | Tiempo estimado |
| BCC | Muy bajo | Rara vez metastiza |
| SCC | Moderado (2–5 %) | 1–2 años |
| Melanoma | Alto (15–40 %) | Semanas |
El diagnóstico temprano reduce considerablemente este riesgo.
¿Cuándo el SCC indica urgencia?
Signos de agresividad que requieren atención inmediata:
- Crecimiento acelerado en semanas
- Aumento de dolor, sangrado o costras
- Aparición de bultos cercanos al tumor
- Síntomas sistémicos raros (fatiga, pérdida de peso)
Estos signos obligan a estudios por imagen y evaluación ampliada.
Pronóstico según estadio y diseminación
| Estadio SCC | Supervivencia a 5 años |
| Local (I) | 95–98 % |
| Regional (II) | 70–80 % |
| Ganglionar (III) | 50–60 % |
| Metástasis a distancia (IV) | < 35 % |
La detección oportuna, márgenes limpios y ausencia de invasión perineural mejoran el pronóstico.
Seguimiento tras el tratamiento para detectar recurrencia
| Fase post-tratamiento | Frecuencia | Objetivo |
| Años 1–2 | Cada 3–6 meses | Detección temprana de recurrencia |
| Años 3–5 | Cada 6–12 meses | Monitoreo de nuevas lesiones |
| Después de 5 años | Anual | Vigilancia continua por vida |
Para casos avanzados, se incluyen imágenes y evaluación ganglionar.
Papel de la imagenología en el seguimiento del SCC
Sólo se emplean imágenes si se sospecha invasión o metástasis:
| Estudio | Uso principal | Nota |
| Ultrasonido | Evaluación de ganglios | No invasivo y económico |
| CT | Sospecha de metástasis profunda o pulmonar | Visualización detallada |
| MRI | Tumores cercanos a nervios/músculos | Útil en cabeza/cuello |
| PET | Exploración general de metástasis | Alta sensibilidad |
No siempre se indica en casos superficiales y de bajo riesgo.
Cómo reducir el riesgo de diseminación rápida
- Biopsia inmediata ante nuevas o cambiantes lesiones
- Evitar exposición solar crónica; usar protector de amplio espectro SPF 30+
- Autoexámenes regulares y revisiones médicas
- Cuidado adecuado de cicatrices o quemaduras
- Evitar camas de bronceado o luz UV artificial
Estas acciones favorecen la detección temprana y mejoran el resultado clínico.
Reflexión final: ¿por qué es crucial actuar a tiempo?
El SCC puede parecer una lesión leve superficialmente, pero puede crecer de forma profunda o expandirse de manera impredecible. Por ello, la detección temprana, el diagnóstico histológico y el tratamiento oportuno son vitales.
En la mayoría de casos se cura, pero si se ignora, puede volverse agresivo y peligroso. Comprender su ritmo de crecimiento es esencial para pacientes, familias y personal médico.
Preguntas frecuentes: ¿Qué tan rápido se propaga el carcinoma de células escamosas?
¿Cuánto tiempo puede pasar un SCC sin ser detectado?
Puede permanece sin ser diagnóstico durante meses o incluso años si crece lentamente o se confunde con lesiones benignas; algunas veces se diagnostica solo cuando empieza a sangrar o ulcerarse.
¿Puede regresar después de ser extirpado?
Sí, especialmente si los márgenes no quedaron claros o si el tumor era agresivo; en casos de alto riesgo, la recurrencia puede llegar hasta el 10 %.
¿Cómo se siente un SCC metastásico?
Se manifiesta como bultos firmes bajo la piel, inflamación en los ganglios y fatiga inexplicada; puede causar dolor o molestia en la zona original.
¿Quiénes tienen más riesgo de desarrollar SCC de rápida propagación?
Personas con trasplantes de órgano, exposición solar crónica, infección por VPH o estado inmunosupresor tienen mayor riesgo.
¿Cómo puedo saber si mi SCC se ha diseminado?
Solo puede confirmarse mediante biopsia e imagenología (ultrasonido, TAC, MRI, PET); ganglios agrandados o síntomas inusuales requieren evaluación inmediata.
¿Siempre se trata con cirugía?
En la mayoría de los casos sí, especialmente con técnica Mohs, aunque en casos superficiales pueden emplearse crioterapia, tratamientos tópicos o radiación.
¿Se disemina principalmente por la sangre o el sistema linfático?
Se propaga principalmente por la vía linfática, aunque en etapas avanzadas también puede hacerlo por sangre hacia pulmones u huesos.
¿Qué es la invasión perineural?
Es cuando el tumor crece a lo largo de los nervios, lo cual es un factor de alto riesgo y mayor probabilidad de recurrencia o diseminación.
¿Cómo prevenir que una cicatriz o quemadura se convierta en SCC?
Mantén limpia la zona, protégela del sol y monitorea cualquier cambio en color, textura o sangrado; si observas alteraciones, realiza una biopsia temprana.
¿Puede afectar a personas jóvenes?
Es raro, pero la incidencia está aumentando debido a camas de bronceado, inmunosupresión o VPH.
¿Puede confundirse con psoriasis o eczema?
Sí, muchos SCCs son inicialmente mal diagnosticados; si una lesión no mejora o sangra, se debe considerar una biopsia.
¿Conviene pedir una segunda opinión antes de operarse?
Sí, especialmente en tumores agresivos o recurrentes; una segunda opinión puede ayudar a definir un mejor plan de tratamiento.
¿El protector solar realmente previene el SCC?
Aunque no elimina totalmente el riesgo, el uso diario de protector SPF 30+ de amplio espectro reduce la probabilidad de desarrollar SCC.
¿Existe alguna vacuna para prevenirlo?
No para el SCC cutáneo, pero la vacuna contra VPH puede reducir el riesgo en áreas genitales o perianales.
¿Cuál es la tasa de supervivencia si se disemina?
En caso de metástasis a distancia, la supervivencia a 5 años puede caer a 30–35 %, aunque si es localizado, esta se mantiene alta (~95–98 %).