横隔膜腫瘍における持続性しゃっくり
横隔膜腫瘍における持続性しゃっくり:一般的な症状が重大な兆候である可能性
なぜ横隔膜腫瘍でしゃっくりが起こるのか?
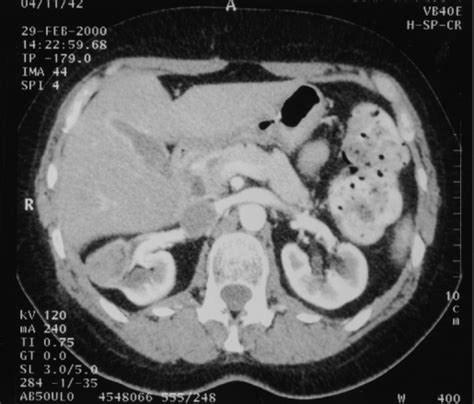
しゃっくりは多くの人にとって、一時的で無害なものです。しかし、がん患者など特定のケースでは、しゃっくりが慢性化し、生活に大きな支障をきたすことがあります。48時間以上続くしゃっくりは「持続性しゃっくり」と定義され、横隔膜、横隔神経、または中枢神経系への刺激や圧迫のサインである可能性があります。
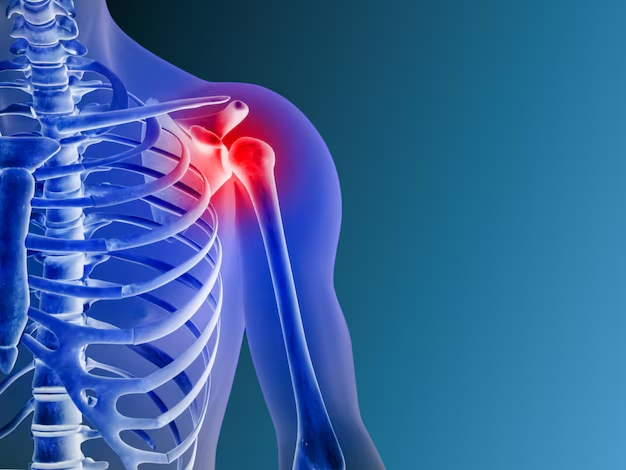
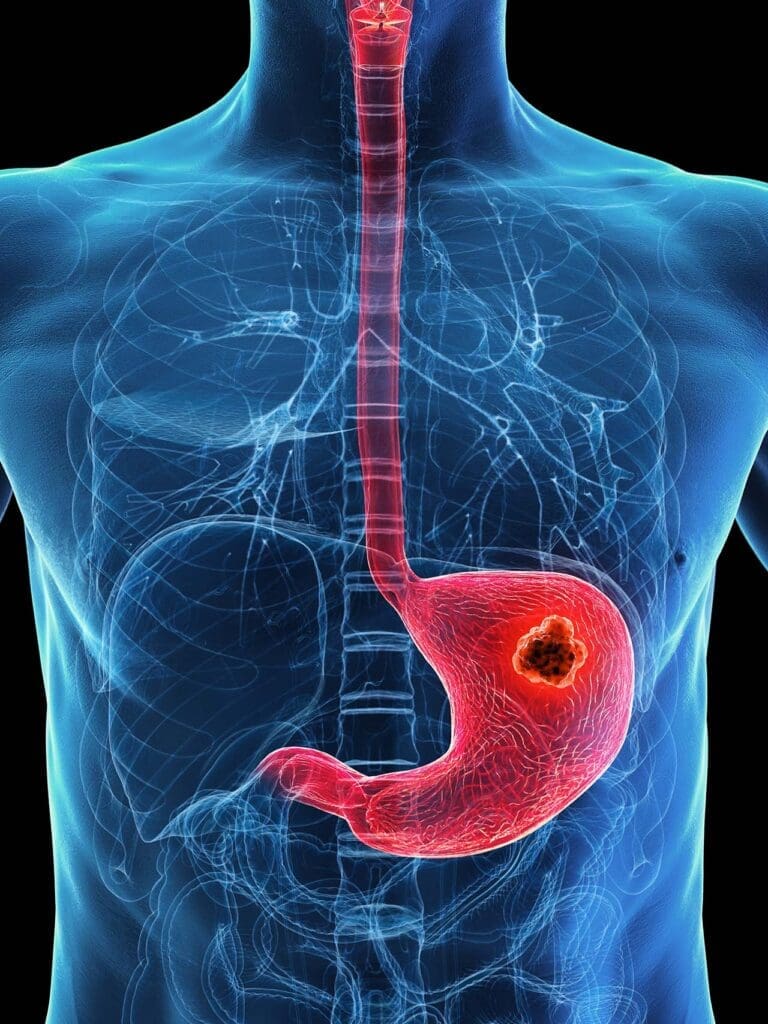
特に横隔膜や縦隔(じゅうかく)に腫瘍がある患者では、しゃっくりは単なる不快感ではありません。これは腫瘍の浸潤(しんじゅん)や圧迫、あるいは腹膜や胸腔への転移を示す可能性があるのです。横隔膜は呼吸にとって非常に重要な薄い筋肉であり、腫瘤によってその機能や神経制御が妨げられることがあります。
しゃっくりは軽く始まる場合もありますが、次第に食事、睡眠、服薬の妨げになるほど重度になることがあります。一般的な対処法に反応せず、腫瘍学的介入が必要となるケースも少なくありません。
メカニズムを理解する:腫瘍からしゃっくりへ
がん患者におけるしゃっくりの病態生理は、しばしばしゃっくり反射弓の直接的または間接的な障害に関係しています。この反射弓には、横隔神経(phrenic nerve)、迷走神経(vagus nerve)、および脳幹の一部が関与します。横隔膜腫瘍は、これらの神経や隣接する組織に圧迫や浸潤を及ぼし、不随意の横隔膜収縮を引き起こすことがあります。
他の原因としては、局所的な炎症、胸水の貯留、または腫瘍による腹部膨満などがあり、これらもしゃっくりを誘発します。さらに、化学療法やステロイドの使用によって電解質バランスが崩れたり、中枢神経系が刺激されたりすることで、しゃっくり反射が過敏になることがあります。
腫瘍としゃっくりの生理学的関連
| 影響を受ける構造 | 腫瘍によるしゃっくりの誘発メカニズム |
| 横隔膜 | 機械的刺激または炎症による反応 |
| 横隔神経 | 圧迫または腫瘍の浸潤による神経刺激 |
| 迷走神経 | 化学的または物理的刺激による影響 |
| 脳幹 | 転移または薬物による病変で反射中枢が障害される可能性 |
| 腹膜 | 腹膜転移により胃や横隔膜に圧がかかる |
このしゃっくり反射は圧力の変化に非常に敏感であり、横隔膜付近に小さな腫瘍や転移があっても持続的な痙攣を引き起こすことがあります。
横隔膜や胸部の腫瘍患者において、しゃっくりはどれくらいの頻度で起こるのか?
持続性しゃっくりは、がんの症状の中でも最もよく報告されるものではありませんが、特定のケースでは驚くほど高い頻度で発生します。特に胸部や上腹部の腫瘍が関与している場合に多く見られます。臨床レビューによると、**縦隔腫瘍や上部消化管がんの患者の5〜15%**が、何らかの形で反復性しゃっくりを経験しています。
この症状は男性に多く見られる傾向があり、特に肝臓や食道の病変が関与している場合に頻度が高まります。これは、おそらく横隔膜への神経支配の解剖学的な違いによるものと考えられています。横隔膜や肺の下葉の腫瘍では、横隔神経やその周囲構造への影響の初期の間接的な兆候として、しゃっくりが現れることがあります。
腫瘍の部位別:しゃっくりの報告頻度
| 腫瘍の部位 | 持続性しゃっくりの報告頻度 |
| 横隔膜または胸部下部 | 高い(15〜20%) |
| 上部消化管(食道・胃) | 中程度(10〜12%) |
| 脳幹または中枢神経系腫瘍 | 中程度(5〜10%) |
| 腹膜・胸部への転移のない遠隔がん | 稀(3%未満) |
この症状は特に緩和ケアの現場では軽視されやすく、患者が訴えないことも多いため、記録が限られているのが実情です。しかし、本人にとっては大きな苦痛となることがあるため、過小評価すべきではありません。
がんに関連したしゃっくりの原因は何か?
がん患者における持続性しゃっくりの原因は多因子的であり、機械的要因と化学的要因の両方が関与します。腫瘍は、しゃっくり反射に関係する構造や神経に直接的な影響を及ぼすことがあります。一方で、治療、薬剤、がんの進行に伴う代謝異常もしゃっくりの引き金になる可能性があります。
がんにおけるしゃっくりの主な原因
| 種類 | 具体的な原因の例 |
| 解剖学的(構造的) | 横隔膜腫瘍、神経浸潤を示す腫瘍マーカー、転移の広がり |
| 薬理学的 | ステロイド(デキサメタゾンなど)、抗がん剤(シスプラチン、カルボプラチン) |
| 代謝性 | 低ナトリウム血症、尿毒症、高カルシウム血症 |
| 炎症性・神経性 | 中枢神経病変、迷走神経の刺激、横隔神経の炎症 |
| 消化器系 | 胃の膨張、腹水、腹膜への転移 |
これらの要因により、しゃっくりは単なる一時的な現象ではなく、深刻な電解質異常や病状の進行を示す早期警告サインとなることがあります。特に、末期がんや集中的な治療中に発現することが多く、注意が必要です。
注意が必要なしゃっくり:重大な兆候の可能性
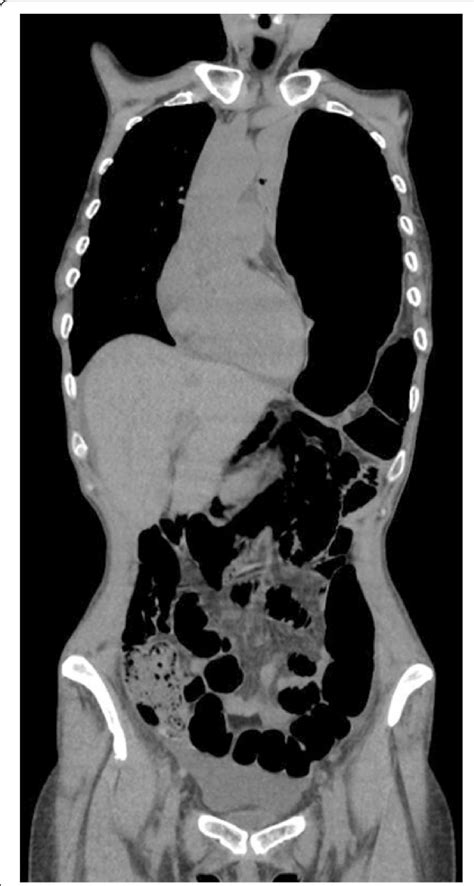
通常のしゃっくりは無害ですが、がん患者での持続性または難治性のしゃっくりは、緊急対応が必要な兆候である可能性があります。48時間以上続くしゃっくり、あるいは数週間にわたって1日に何度も繰り返すしゃっくりは、病的と見なされます。特に体重減少、吐き気、胸部の不快感などを伴う場合には注意が必要です。
腫瘍によるしゃっくりは、病状の進行、神経の関与、または胸水や腹膜転移などの合併症を示している可能性があります。時間とともに悪化する場合や、睡眠の妨げになる、**神経症状(混乱・ふらつき)**を伴う場合には、脳または脳幹の障害の可能性も考慮されます。
がんに関連するしゃっくりの警戒サイン
| 症状・状況 | 臨床的懸念 |
| しゃっくりが48時間以上続く | 反射弓の持続的活性化 |
| 胸部や上腹部の痛みを伴う | 腫瘍の拡大または炎症 |
| 進行期の患者に新たに出現したしゃっくり | 転移による合併症の可能性 |
| ステロイドや抗がん剤使用中に悪化 | 薬剤性または代謝異常の可能性 |
| 頭痛や意識混濁を伴うしゃっくり | 中枢神経系への転移を示唆する可能性 |
がん治療中の患者にとって、持続性しゃっくりは軽視すべきでない症状です。特に横隔膜、腹膜、神経系に関連する病変の進行サインであることがあるため、微妙ながらも重要な手がかりとなります。
持続性しゃっくりの診断アプローチ
がん患者におけるしゃっくりの評価は、まず詳細な問診と身体診察から始まります。腫瘍の部位、しゃっくりの発症時期、および**付随する症状(咳、声のかすれ、腹部膨満など)**が、原因の特定に役立ちます。
横隔膜または胸部に腫瘍があることが分かっている患者では、画像検査が重要です。CTスキャンやMRIにより、神経の圧迫、新たな腫瘍、腹膜への転移などを評価できます。血液検査では、ナトリウムやカルシウムなどの電解質異常が明らかになることがあります。また、上部消化管内視鏡検査は、食道や胃の病変を確認するのに役立ちます。
診断ツールとその目的
| 検査・画像モダリティ | 評価対象 |
| 胸部・腹部CTスキャン | 腫瘍の大きさ、横隔膜や神経への圧迫を検出 |
| 脳・脳幹MRI | 脳幹病変、中枢のしゃっくり反射中枢への転移 |
| 血液検査(電解質、腎機能、カルシウム) | しゃっくりを誘発する代謝性異常の特定 |
| 腫瘍マーカー検査パネル | 腫瘍の進行や転移の指標を確認 |
| 内視鏡検査(消化器症状がある場合) | 食道・胃の腫瘍、逆流、炎症などの確認 |
これらの検査によって、しゃっくりが一過性で無害なものか、あるいは腫瘍の活動や全身状態の悪化を示す兆候かを判断することができます。
腫瘍によるしゃっくりの治療と管理
横隔膜腫瘍によるしゃっくりの治療は、原因となっている根本的な要因に応じて行われます。もししゃっくりが神経の直接的な圧迫や腫瘍による炎症に起因している場合は、**がんそのものに対する治療(手術・化学療法・放射線)**が第一の対応となります。同時に、症状の緩和も短期的には必要となることがあります。
薬物療法では、バクロフェン(筋弛緩薬)、ガバペンチン、クロルプロマジン、メトクロプラミドなどが有効とされています。もししゃっくりがステロイドの副作用であれば、減量や別の薬剤への切り替えで改善することがあります。難治性の場合には、横隔神経ブロックや迷走神経刺激療法などの介入的治療も検討されます。
持続性しゃっくりの管理法
| 戦略 | 実施内容 |
| 薬物療法 | バクロフェン、ガバペンチン、メトクロプラミド、クロルプロマジンなど |
| がんに対する直接治療 | 放射線治療、化学療法、腫瘍の外科的切除など |
| ステロイドの調整 | 投与量の減少または別薬剤への切り替え |
| 栄養・電解質サポート | ナトリウム、カルシウム、マグネシウムの補正 |
| 介入的技術 | 神経ブロック、鍼治療、迷走神経刺激法など |
| 心理的サポート | 特に緩和ケアにおいて重要 |
治療計画は患者個別に合わせて構成され、しゃっくりが栄養摂取・睡眠・服薬の妨げになる場合には、積極的な症状コントロールが必要です。
この状態は予防できるのか、または軽減できるのか?
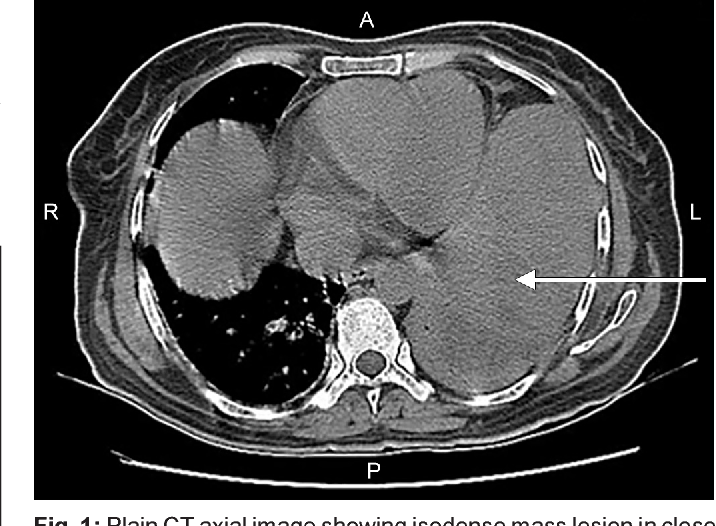
横隔膜腫瘍の患者におけるしゃっくりを完全に予防することは困難ですが、特に腫瘍が進行性または転移性である場合にはそれが顕著です。それでも、発生頻度や重症度を軽減する効果的な戦略はいくつか存在します。特に高リスクの患者では予防的管理が有効です。
たとえば、代謝異常の早期是正、ステロイドの慎重な調整、そしてがんの早期発見と治療によって、しゃっくりのリスクを低下させることが可能です。外科手術後の患者では、胸部手術時に横隔神経への刺激を最小限に抑えることが、医原性(医療行為によって生じる)しゃっくりの予防につながります。
がん関連しゃっくりの予防策
| 予防の焦点 | 実施される行動 |
| 腫瘍の早期発見 | 定期的な画像検査、腫瘍マーカーのモニタリング |
| 薬剤管理 | しゃっくりを引き起こす可能性のある薬剤を慎重に使用・調整 |
| 代謝の安定性 | ナトリウム、カルシウム、マグネシウムのバランスを維持 |
| 患者教育 | 初期のしゃっくり症状を早期に報告するよう促す |
| 腫瘍のコントロール | 神経が関与する前に腫瘍を縮小させる治療を行う |
腹膜転移がある患者、大きな胸部腫瘍を抱える患者、または化学療法による副作用が強い患者は、しゃっくり対策薬を予防的に導入するなど、支持療法の一環として先回りの管理が望まれます。
治療によってこのしゃっくりは治るのか?
横隔膜腫瘍に伴う持続性しゃっくりが治るかどうかは、その原因と腫瘍の進行度に大きく依存します。しゃっくりが腫瘍による横隔膜や横隔神経への圧迫・刺激によって生じている場合、多くは化学療法・放射線療法・手術によって腫瘍が反応すれば改善が見込まれます。
しかし、進行がんや転移性腫瘍で、すでに複数の構造に浸潤していたり、神経に不可逆的な損傷を与えていた場合には、がんに対する治療を行っても症状が残る可能性があります。代謝異常や薬剤の副作用に関連するしゃっくりであれば、支持療法や薬の調整により比較的早期に解消するケースが多いです。
原因別:しゃっくりの予後
| 根本原因 | 改善の見込み |
| 腫瘍による神経圧迫 | 中〜高(治療に反応すれば改善の可能性あり) |
| 化学療法やステロイドによるしゃっくり | 高(投与量調整で改善することが多い) |
| 脳幹転移 | 低〜中(病変の大きさ・制御によって異なる) |
| 術後の横隔神経刺激 | 高(多くは一過性で自然に軽快する) |
| 代謝異常 | 高(補正可能なため) |
原因が一時的な炎症や治療中の変化など急性要因である場合は、自然に回復することもあります。しかし終末期に近い段階では症状緩和が主目的となり、完治ではなく快適さの確保が重視されます。
専門医が語る:持続性しゃっくりへの対応
腫瘍内科医や緩和ケア医は、持続性しゃっくりは軽視されがちだが、患者の生活の質に大きな悪影響を与える症状であると強調しています。特に横隔膜腫瘍を抱える患者にとって、しゃっくりは睡眠、食事、さらには家庭内での安定感にまで悪影響を及ぼすことがあります。
消化器内科医は、消化管由来の要因(胃の膨満、逆流など)を除外するための評価を行うことが多く、また中枢神経系病変が疑われる場合には神経内科の協力が不可欠です。専門家たちは、早期介入が重要であるとし、症状の緩和だけでなく、転移や神経浸潤といった病状進行のサインを見逃さないよう呼びかけています。
疼痛・症状緩和チームは、薬物療法、心理的サポート、そして可能であれば腫瘍への標的治療を組み合わせた多角的なアプローチを推奨しています。多くの専門領域に共通しているのは、「しゃっくりを単なる余談ではなく臨床的に重要な症状として扱うべきである」という意見です。
主治医に相談すべき質問
がんの治療中にしゃっくりが持続している場合、以下のような質問を医療チームにすることで、原因の特定や適切な対処が可能になります:
| 質問内容 | 相談する理由 |
| 私のしゃっくりの原因は何ですか? | 腫瘍、治療、副作用など、根本原因を特定するため |
| 腫瘍が神経や横隔膜を圧迫している可能性はありますか? | 解剖学的な原因(物理的刺激)を評価するため |
| このしゃっくりは危険ですか? それとも不快なだけですか? | 潜在的な病態の有無を見極めるため |
| 新たな腫瘍の成長を確認するために画像検査は必要ですか? | 腫瘍の進行や転移を早期に検出するため |
| 服用している薬がしゃっくりの原因になっている可能性はありますか? | 薬の見直しや副作用軽減のきっかけになるため |
| しゃっくりを止める薬を処方してもらえますか? | 症状の緩和を求めるため |
| がん治療を継続することでしゃっくりは改善しますか? | 回復の見通しを立てるため |
| しゃっくりが食事や睡眠に影響を与えることはありますか? | 日常生活への影響を評価するため |
| 誤嚥や窒息の危険性はありますか? | 安全面の確認、特に終末期ケアで重要 |
| がん治療の調整で改善する可能性はありますか? | 治療方針の再評価を検討するため |
| このしゃっくりはがんの転移を示していますか? | 腫瘍マーカーや画像所見をもとに進行状況を確認するため |
| 神経内科または消化器内科の診察が必要ですか? | 他科との連携による原因精査のため |
| 横隔膜腫瘍ではこの症状はよくあるのですか? | よくある症状か、注意すべきサインかを見分けるため |
| 薬を使わない対処法はありますか? | 鍼治療や呼吸法など、補完的アプローチを模索するため |
| しゃっくりが急に悪化したらどうすればよいですか? | 緊急時に備えて対処法を確認しておくため |
よくある質問(FAQ):横隔膜腫瘍における持続性しゃっくり
がん患者にしゃっくりはよくあるのですか?
最も多く報告される症状ではありませんが、胸部や横隔膜の腫瘍では比較的よく見られます。
しゃっくりが何日も続く原因は何ですか?
横隔神経や迷走神経の慢性的刺激・圧迫(主に腫瘍による)で、48時間以上続くことがあります。
持続するしゃっくりは心配すべきですか?
はい。生活に支障がある、または他の症状を伴う場合は、病状の進行や合併症の可能性があります。
薬がしゃっくりの原因になりますか?
なります。ステロイド、シスプラチンなどの抗がん剤、一部の抗生物質が誘発することがあります。
腫瘍がしゃっくりの原因かどうかはどう判断しますか?
**画像検査(CTやMRI)**と症状の関連性により医師が判断します。
しゃっくりはがんの転移を示すことがありますか?
はい。特に腹膜や中枢神経系への転移がしゃっくり反射弓に影響することがあります。
しゃっくりは治療可能ですか?
多くの場合、薬物療法、腫瘍治療、神経ブロックなどで対応可能です。
生活習慣の見直しでしゃっくりを減らせますか?
軽度の場合は効果があります。炭酸飲料を避ける、ゆっくり食べる、ストレス管理などが有効です。
しゃっくりは栄養に影響しますか?
します。食欲不振、吐き気、体重減少を招くことがあります。
しゃっくりに対する手術はありますか?
極めて稀ですが、神経ブロックや神経刺激療法が選択されることがあります。
しゃっくりはがんの末期に現れる症状ですか?
病期にかかわらず出ることがありますが、進行期ほど持続する傾向があります。
自宅でしゃっくりを管理できますか?
軽症なら可能ですが、持続する場合は必ず医師に相談してください。
何をしても改善しない場合は?
緩和ケアチームによる高度な症状緩和が有効な選択肢となります。
しゃっくりのリスクを予測する検査はありますか?
直接的な検査はありませんが、腫瘍マーカーや代謝パネルで間接的に把握できます。
しゃっくりの記録をつけるべきですか?
はい。新たな発症や悪化の兆候を把握する手がかりになります。